Вторичная катаракта — распространенное осложнение после операции по удалению катаракты, о котором многие пациенты не знают. В статье рассмотрим причины ее возникновения и симптомы, указывающие на развитие проблемы. Вы узнаете, как распознать вторичную катаракту на ранних стадиях и какие методы лечения существуют. Эта информация будет полезна как тем, кто уже перенес операцию, так и тем, кто планирует ее в будущем.
Чем это обусловлено?
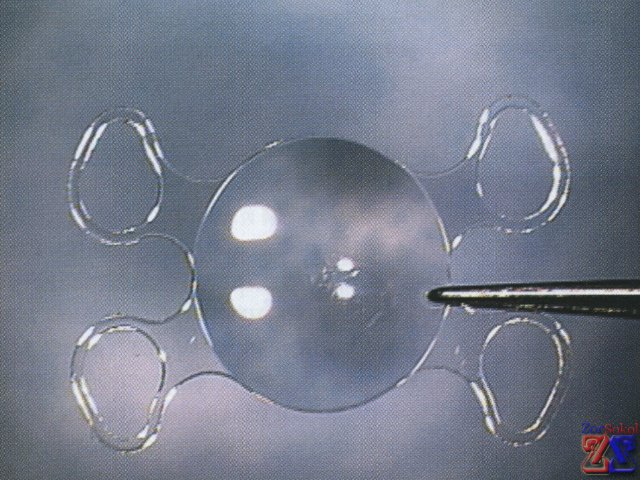
Многие считают, что первичная катаракта лечится с помощью лазера, но это не соответствует действительности. Лазерное вмешательство используется только при ее вторичном проявлении, в то время как экстракция осуществляется либо с помощью ультрафиолетового излучения, либо с использованием скальпеля. В некоторых случаях после операции в капсуле могут оставаться мельчайшие частицы хрусталика. Вторичная катаракта развивается в результате пролиферации, то есть размножения оставшихся клеток эпителия, которые распространяются в области задней капсулы. Поскольку они не испытывают ограничений, их рост происходит свободно, и они постепенно принимают шарообразную форму.
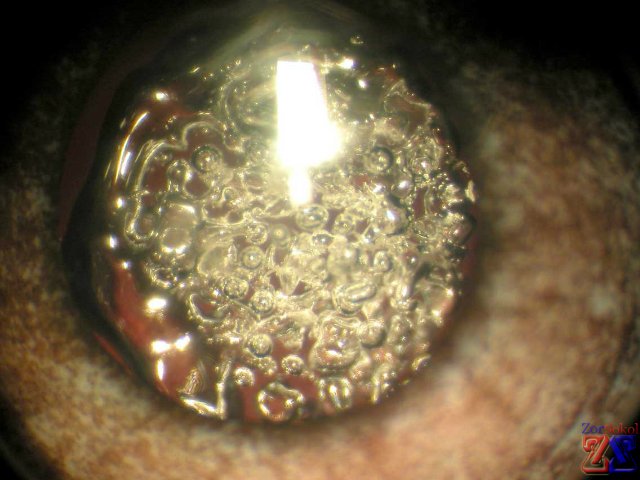
Таким образом, образуется помутнение или пленка, покрывающая дно капсулы и ухудшающая остроту зрения (при микроскопическом исследовании они напоминают мыльные пузыри или икринки). Причинами этого могут быть естественные изменения капсулы хрусталика или воспалительные процессы в сосудистой оболочке и ресничном теле.
Степень помутнения и развитие вторичной катаракты зависят от:
- возраста пациента (младшие пациенты имеют большую предрасположенность к регенерации);
- степени выраженности воспалительного процесса;
- наличия сопутствующих заболеваний, таких как диабет, ревматизм и другие.
Вторичная катаракта может ухудшить результаты операции и требует повторного вмешательства для создания оптического отверстия в помутневшей капсуле. Однако повторная операция может быть сложной для маленьких детей. Это связано с повышенным риском возникновения и прогрессирования амблиопии. Кроме того, возникают не только технические, но и психологические трудности – сложность в установлении контакта с ребенком.
Важно!
Вторичная катаракта чаще всего наблюдается у детей – вероятность составляет до 95%, тогда как среди взрослых она варьируется от 10% до 50%. Также была замечена зависимость от типа интраокулярной линзы, используемой во время операции. Например, при установке силиконовых линз осложнения возникают чаще, тогда как акриловые линзы приводят к меньшему количеству проблем. Кроме того, форма устанавливаемой линзы также имеет значение, поэтому специалисты рекомендуют использовать линзы с квадратными краями.
Врачи отмечают, что вторичная катаракта, также известная как капсулярная опацификация, возникает в результате изменения прозрачности задней капсулы хрусталика после операции по удалению катаракты. Основной причиной этого состояния является пролиферация клеток, которые остаются на капсуле после хирургического вмешательства. Эти клетки могут активироваться и начать делиться, что приводит к помутнению капсулы и ухудшению зрения. Врачи подчеркивают, что риск развития вторичной катаракты может увеличиваться у пациентов с определенными факторами, такими как возраст, наличие диабета или воспалительных заболеваний глаз. Важно, что это состояние можно эффективно лечить с помощью лазерной хирургии, что позволяет восстановить зрение без необходимости повторной операции по удалению катаракты.
https://youtube.com/watch?v=iCqxum9oOxo
Как распознать развитие патологии?
Вторичная катаракта может проявиться спустя несколько месяцев или даже лет после хирургического вмешательства. Первые признаки включают в себя постепенное снижение остроты зрения, ухудшение цветочувствительности и появление мушек перед глазами.
Это явление связано с перемещением остаточных клеток в области задней капсулы хрусталика и чаще всего наблюдается у детей, особенно в случаях, когда при экстракции не был выполнен капсулорексис — контролируемое вскрытие передней капсулы.
Лечение вторичной катаракты рекомендуется в следующих ситуациях:
- при значительном снижении остроты зрения;
- при затуманивании;
- при возникновении бликов (из-за сморщивания капсулы);
- при невозможности провести офтальмоскопию для оценки состояния сетчатки.
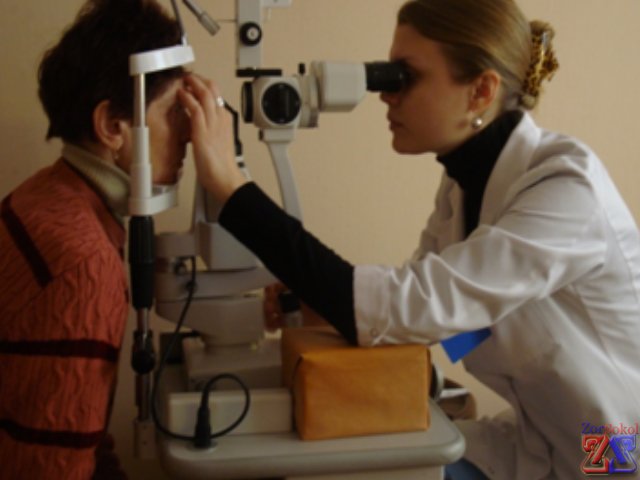
Если после операции зрение улучшилось, а затем вновь стало ухудшаться, и прежние симптомы вернулись, необходимо обратиться к врачу. Обычно диагноз «вторичная катаракта» устанавливается с помощью стандартного осмотра с использованием щелевой лампы.
Вторичная катаракта — это распространенное осложнение после операции по удалению первичной катаракты. Многие пациенты отмечают, что причиной ее возникновения является не только естественный процесс старения, но и изменения в структуре капсулы хрусталика, которая остается после операции. Некоторые специалисты утверждают, что факторы, такие как диабет, воспалительные заболевания глаз и генетическая предрасположенность, могут также способствовать развитию вторичной катаракты. Люди делятся опытом, что после операции важно регулярно проходить обследования у офтальмолога, чтобы вовремя выявить возможные изменения. Кроме того, многие подчеркивают важность соблюдения рекомендаций врача и контроля за состоянием здоровья, что может снизить риск возникновения этого осложнения.
| Причина возникновения | Описание | Меры профилактики/лечения |
|---|---|---|
| Остатки эпителиальных клеток хрусталика | После операции по удалению катаракты (факоэмульсификации) небольшое количество эпителиальных клеток хрусталика может остаться на задней капсуле. Эти клетки могут начать размножаться и мигрировать, образуя помутнение. | Тщательная полировка задней капсулы хрусталика во время операции. Использование интраокулярных линз (ИОЛ) с острым краем, который препятствует миграции клеток. |
| Фиброз задней капсулы хрусталика | В ответ на травму или воспаление, вызванное операцией, задняя капсула хрусталика может утолщаться и становиться непрозрачной из-за образования фиброзной ткани. | Применение противовоспалительных препаратов после операции. Использование ИОЛ, которые минимизируют контакт с капсулой. |
| Воспалительные процессы | Хронические воспалительные заболевания глаза (например, увеит) или послеоперационные воспаления могут способствовать развитию вторичной катаракты. | Адекватное лечение воспалительных заболеваний глаза до и после операции. Применение стероидных препаратов для контроля воспаления. |
| Системные заболевания | Некоторые системные заболевания, такие как сахарный диабет, могут увеличивать риск развития вторичной катаракты. | Контроль основного заболевания. Регулярные осмотры у офтальмолога. |
| Тип интраокулярной линзы (ИОЛ) | Некоторые типы ИОЛ (например, из гидрофильного акрила) могут быть более склонны к развитию вторичной катаракты по сравнению с другими (например, из гидрофобного акрила или силикона). | Выбор оптимального типа ИОЛ с учетом индивидуальных особенностей пациента и рекомендаций хирурга. |
| Возраст пациента | Молодые пациенты имеют более высокий риск развития вторичной катаракты, так как их эпителиальные клетки хрусталика более активны и склонны к пролиферации. | Более тщательное наблюдение за молодыми пациентами после операции. |
| Техника операции | Недостаточно тщательное удаление эпителиальных клеток хрусталика во время операции может увеличить риск. | Использование современных хирургических техник и инструментов, обеспечивающих максимальное удаление эпителиальных клеток. |
Как вылечить вторичную катаракту?
Лечение вторичной катаракты включает в себя заднюю капсулотомию, которая представляет собой механическое создание отверстия в задней капсуле, а также лазерную дисцизию, направленную на удаление образовавшейся пленки. Эти процедуры позволяют очистить центр оптической зоны от помутнения, что обеспечивает доступ света и, как следствие, улучшает остроту зрения.
Лазерное лечение вторичной катаракты является безболезненной и безопасной процедурой, не требующей разреза роговицы. Обычно оно выполняется на амбулаторной основе. Однако, как и любой метод, лазерное лечение имеет свои недостатки. Основной из них – риск повреждения искусственного хрусталика. Кроме того, существуют определенные противопоказания для проведения лазерной операции.
Также возможно повышение внутриглазного давления. Если его уровень превышает показатели до операции, это считается нормальным. Чаще всего с таким осложнением сталкиваются пациенты с глаукомой. В некоторых случаях внутриглазное давление может увеличиваться в первые часы после вмешательства, но затем оно, как правило, нормализуется.
Помимо упомянутых осложнений, могут возникнуть и более серьезные проблемы, такие как отслоение сетчатки, смещение интраокулярной линзы и эндофтальмит. Также существует риск появления кистевидного отека, поэтому повторное лечение рекомендуется проводить не ранее чем через полгода после удаления катаракты. Преимуществом обеих процедур является возможность восстановления высокой остроты зрения при сохранении зрительного нерва и нейрорецепторного аппарата сетчатки.
Видео о лечении катаракты с помощью капсулотомии:
Мы будем рады вашим комментариям, если статья оказалась для вас интересной и полезной! Главное помнить, что из любой ситуации всегда есть выход. Берегите здоровье!
https://youtube.com/watch?v=HsDaZt9LEpQ
https://youtube.com/watch?v=Xr539W1u7Ww
Профилактика вторичной катаракты
Вторичная катаракта, также известная как капсулярная опацификация, является одним из наиболее распространенных осложнений после хирургического вмешательства по удалению катаракты. Хотя операция по удалению катаракты, как правило, проходит успешно, у некоторых пациентов может развиться вторичная катаракта в течение нескольких месяцев или даже лет после процедуры. Профилактика этого состояния включает в себя несколько ключевых аспектов, которые могут помочь снизить риск его возникновения.
Во-первых, важно учитывать выбор метода хирургического вмешательства. Современные технологии, такие как фемтосекундная лазерная хирургия, могут снизить вероятность развития вторичной катаракты. Лазерные технологии обеспечивают более точное и аккуратное удаление катаракты, что может уменьшить повреждение капсулы хрусталика и, следовательно, снизить риск ее помутнения.
Во-вторых, использование интраокулярных линз (ИОЛ) с определенными свойствами также может сыграть важную роль в профилактике вторичной катаракты. Некоторые современные ИОЛ имеют специальные покрытия или конструкции, которые помогают предотвратить пролиферацию клеток, способствующих помутнению капсулы. Выбор подходящей ИОЛ должен обсуждаться с врачом, который сможет оценить индивидуальные риски и преимущества.
Третьим важным аспектом является регулярное наблюдение у офтальмолога после операции. Пациенты должны проходить плановые осмотры, чтобы врач мог своевременно выявить любые изменения в состоянии глаза. Раннее обнаружение признаков вторичной катаракты может позволить провести минимально инвазивное лечение, такое как лазерная капсулотомия, которая может восстановить зрение без необходимости повторной операции.
Кроме того, образ жизни и общее состояние здоровья пациента также могут влиять на риск развития вторичной катаракты. Например, курение, диабет и чрезмерное воздействие ультрафиолетового излучения могут увеличить вероятность возникновения этого состояния. Поэтому важно следить за своим здоровьем, избегать вредных привычек и защищать глаза от солнечного света с помощью солнцезащитных очков.
Наконец, следует отметить, что хотя вторичная катаракта может быть неприятным осложнением, она обычно поддается лечению. Лазерная капсулотомия является безопасной и эффективной процедурой, которая позволяет восстановить зрение у большинства пациентов. Тем не менее, профилактика остается важным аспектом, который может значительно снизить риск возникновения этого состояния и улучшить качество жизни пациентов после операции по удалению катаракты.
Вопрос-ответ
От чего возникает вторичная катаракта?
Причины вторичной катаракты. Как правило, появление вторичной катаракты связано с тем, что начинается патологический процесс в клетках задней капсулы хрусталика после хирургического лечения первичной катаракты. Эту часть капсулы не удаляют, как остальные части хрусталика, поэтому остается риск рецидива.
Как избежать вторичной катаракты?
Основная профилактика вторичной катаракты проводится в момент проведения хирургического лечения основного заболевания. Она заключается в тщательной полировке задней капсулы хрусталика после его экстракции. Это помогает удалить максимальное количество эпителиальных клеток и тем самым снизить риск вторичной катаракты.
Сколько раз может возникнуть вторичная катаракта?
Повторная катаракта может возникнуть только один раз, так как она образуется на задней капсуле хрусталика, которая удаляется лазером.
Можно ли вылечить вторичную катаракту?
Вторичная катаракта не лечится фармакологически или с помощью корректирующих очков.
Советы
СОВЕТ №1
Регулярно проходите обследования у офтальмолога. Это поможет выявить любые изменения в состоянии ваших глаз на ранних стадиях и предотвратить развитие вторичной катаракты.
СОВЕТ №2
Следите за своим уровнем сахара в крови, особенно если у вас диабет. Высокий уровень сахара может способствовать развитию катаракты, поэтому контроль за этим показателем важен для здоровья ваших глаз.
СОВЕТ №3
Защищайте глаза от ультрафиолетового излучения, носите солнцезащитные очки с UV-фильтром. Это поможет снизить риск повреждения хрусталика и, как следствие, возникновения вторичной катаракты.
СОВЕТ №4
Поддерживайте здоровый образ жизни: правильно питайтесь, занимайтесь физической активностью и избегайте курения. Эти факторы могут значительно снизить риск развития катаракты и других заболеваний глаз.