Имплантация роговицы — высокотехнологичная хирургическая процедура, которая может стать последней надеждой для людей с серьезными заболеваниями глаз. В статье рассмотрим процесс операции, показания и противопоказания, а также риски и осложнения. Эта информация будет полезна пациентам, рассматривающим трансплантацию роговицы, и их близким, желающим понять, что ожидает на пути к восстановлению зрения.
Классификация операций по пересадке роговой оболочки
Трансплантация роговицы делится на несколько категорий:
- Аутокератопластика – это пересадка роговицы с одного здорового глаза на поражённый.
- Ксентрасплантация (гетеропластика) – подразумевает имплантацию тканей, полученных от различных биологических видов.
- Аллопластика (гомопластика) – включает пересадку материала, имеющего другое генетическое происхождение.
- Эксплантация (аллотрансплантация) – это внедрение небиологического субстрата.
Кроме того, кератопластика может быть выполнена в различных формах: тотальная (при которой удаляется вся роговица и устанавливается новая, соответствующая размерам); субтотальная (удаляется и заменяется лишь часть роговицы); частичная (при которой удаляется участок диаметром 4-6 мм) и другие варианты.
Врачи отмечают, что трансплантация роговой оболочки является важной и эффективной процедурой для восстановления зрения у пациентов с различными заболеваниями глаз. Специалисты подчеркивают, что успешность операции во многом зависит от своевременной диагностики и выбора подходящего донора. Многие врачи считают, что современные технологии, такие как эндотелиальная кератопластика, значительно улучшили результаты вмешательства и сократили время восстановления. Однако они также предупреждают о возможных осложнениях, таких как отторжение трансплантата, что требует тщательного наблюдения за пациентами после операции. В целом, врачи уверены, что трансплантация роговой оболочки открывает новые горизонты для людей с потерей зрения и улучшает качество их жизни.
https://youtube.com/watch?v=_utgf44aTgg
Традиционные и новые методы трансплантации
Традиционная пересадка роговицы осуществляется с использованием скальпеля. После такого хирургического вмешательства на месте установки имплантата остаются заметные швы, что может привести к изменению формы роговицы и ухудшению зрения. Кроме того, после операции требуется длительный период восстановления и регулярное наблюдение у специалиста. Еще одним минусом классической имплантации является возникновение остаточного астигматизма, который сложно поддается коррекции.
В качестве альтернативы скальпелю используется лазер. Современное высокоточное оборудование позволяет выполнять малотравматичные микрохирургические процедуры. К их преимуществам относятся быстрая реабилитация, минимальное количество швов и снижение дискомфорта. Однако стоит отметить, что стоимость таких операций достаточно высока. В Москве и Израиле цена зависит от степени поражения, наличия сопутствующих заболеваний, видов обследования и сложности работы хирурга. В среднем, такая операция может стоить около 20 тысяч долларов.
Цена операции также варьируется в зависимости от поставленных целей. Основные из них могут включать:
- Улучшение зрения и удаление бельма (оптическая имплантация).
- Коррекция рефракционных нарушений (рефракционная).
- Устранение стафиломы или маскировка дефекта (тектоническая).
- Профилактика перфорации при дистрофии роговицы (профилактическая).
- Лечение заболеваний глаз (терапевтическая).
- Обогащение бельма элементами роговицы (мелиоративная).
- Устранение косметических дефектов (косметическая).
Показаниями к проведению операции могут быть травмы глаз, инфекции, серьезные заболевания и деформации роговицы, такие как кератоконус и другие.
| Тип трансплантации | Описание | Показания |
|---|---|---|
| Сквозная кератопластика (ПКП) | Замена всей толщины роговицы донорской тканью. | Буллезная кератопатия, кератоконус (тяжелые стадии), рубцы роговицы, дистрофии роговицы. |
| Глубокая передняя послойная кератопластика (ДАЛК) | Замена только передних слоев роговицы, оставляя эндотелий пациента. | Кератоконус, рубцы роговицы, дистрофии роговицы (при здоровом эндотелии). |
| Эндотелиальная кератопластика (ДСЭК/ДМЭК) | Замена только внутреннего слоя роговицы (эндотелия). | Дистрофия Фукса, буллезная кератопатия (при здоровых передних слоях). |
| Кератопротезирование | Имплантация искусственной роговицы. | Неудачи предыдущих трансплантаций, тяжелые ожоги роговицы, аутоиммунные заболевания. |
| Послойная передняя кератопластика (ЛАК) | Замена только поверхностных слоев роговицы. | Поверхностные рубцы, некоторые виды дистрофий. |
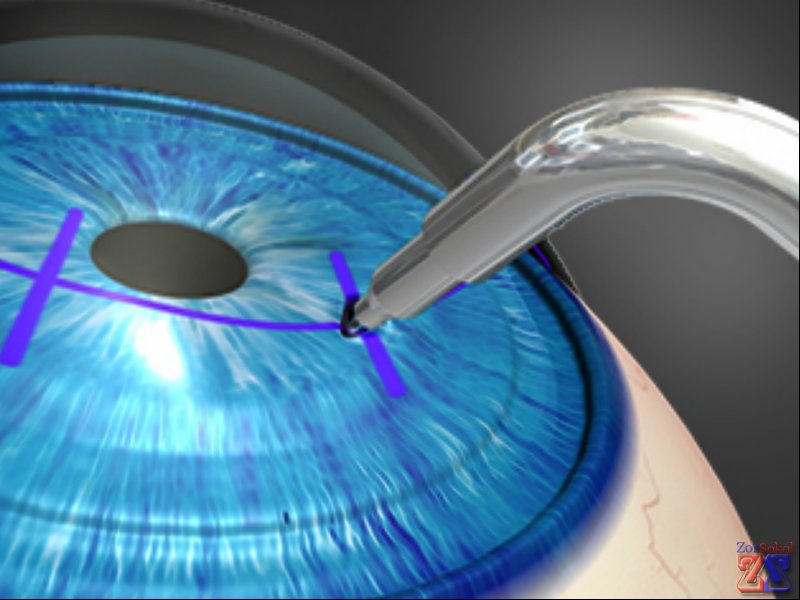
Этапы имплантации
Безусловно, процесс начинается с тщательного обследования, определения диагноза и выяснения необходимости хирургического вмешательства. Затем осуществляется выбор имплантата, который может быть как донорским, так и искусственным. Далее следуют следующие этапы:
- Общая анестезия.
- Удаление поврежденной роговицы с помощью лазера.
- Пересадка имплантата.
- Сшивание разрезов с использованием ультратонкой саморассасывающейся нити.
- Введение противовоспалительных препаратов под конъюнктиву.
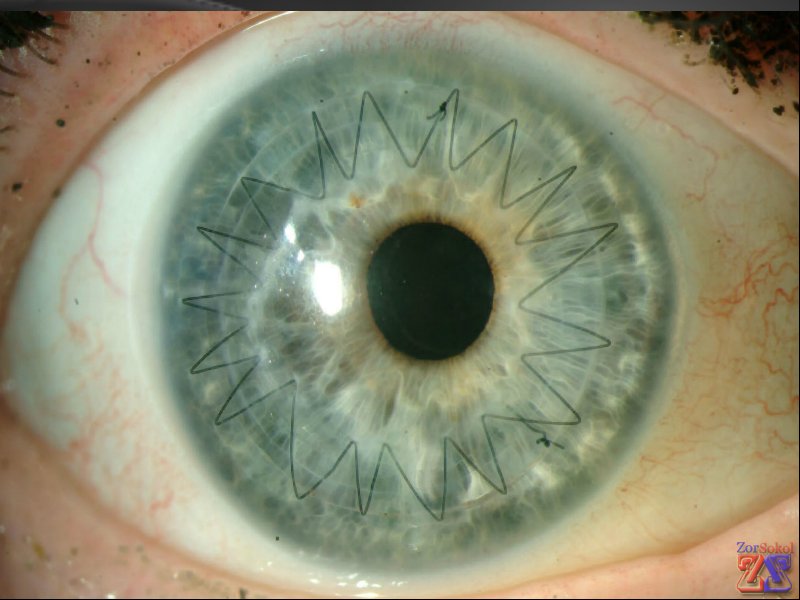
Операция по пересадке роговицы глаза занимает приблизительно полтора часа. После ее завершения осуществляется проверка равномерности пришивания. Поверхность новой роговицы должна быть гладкой и напоминать правильную сферу. Для этой проверки используется кератоскоп. В зависимости от полученных результатов может потребоваться подтяжка или ослабление швов.
Цель имплантации заключается в восстановлении зрения и обеспечении полноценной жизни пациента. Для профилактики возможных осложнений назначается длительный курс антибиотиков. Подбор очков осуществляется примерно через год после операции и снятия швов.
Трансплантация роговой оболочки вызывает множество обсуждений и эмоций среди людей, столкнувшихся с проблемами зрения. Многие пациенты делятся своими историями о том, как операция изменила их жизнь, вернув возможность видеть мир в ярких цветах. Отзывы часто наполнены благодарностью к врачам и медицинскому персоналу, которые поддерживали их на каждом этапе. Однако не обошлось и без страхов: некоторые переживают за возможные осложнения и долгий процесс восстановления. Важно отметить, что успех операции во многом зависит от индивидуальных особенностей организма и соблюдения рекомендаций врача. Люди также подчеркивают важность донорства, ведь каждая пересаженная роговица может подарить кому-то надежду на лучшее зрение.
https://youtube.com/watch?v=oUdjpkbui2k
Донорская или искусственная роговица?
Ранее для пересадки использовалась исключительно донорская роговица, которая берется от умерших людей, а также от плодов и новорожденных. При ее трансплантации не требуется совпадение по группе крови, главное — это высокое качество и отсутствие инфекционных заболеваний.
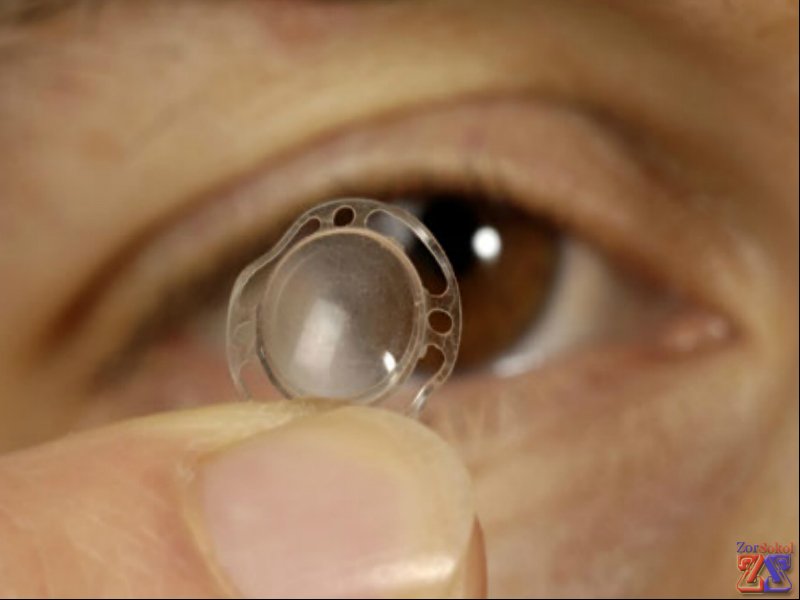
Также была создана искусственная роговица, которая по своим характеристикам и структуре не уступает натуральной. Имплантаты изготавливаются из акрила или гидрогеля — материалов, которые прекрасно совместимы с человеческими тканями. Искусственные субстраты имеют ряд преимуществ: не нужно ожидать донора, минимизируются риски отторжения, а также сокращается время адаптации.
Выбор имплантата производится с учетом индивидуальных особенностей глаза пациента. Возможные варианты включают:
- Донорская роговица.
- Комбинация донорских и искусственных материалов — имплантат, покрытый тканями пациента. Это способствует более быстрому заживлению и адаптации.
- Гидрогелевый протез.
- Искусственно созданный человеческий коллаген, который активирует собственные клетки пациента для восстановления. Используется при поверхностных повреждениях.
- Акриловая роговица.
Что из этого лучше — мы не можем определить. Это задача для квалифицированных врачей.
Послеоперационный период и возможные осложнения
После проведения кератопластики крайне важно защищать оперированный глаз от внешних факторов. Для этого его закрывают марлевой повязкой, которую необходимо носить в течение 1-5 недель. Для ускорения процесса заживления и предотвращения отторжения назначаются различные глазные капли, гели и мази. Конкретные препараты, а также схема и продолжительность их использования определяются врачом. Обычно реабилитация занимает не менее двух месяцев.
В роговице отсутствуют кровеносные сосуды, однако процесс рубцевания может занять значительное время. Это увеличивает риск расхождения швов, поэтому важно избегать тяжелых физических нагрузок и бережно относиться к оперированному глазу. Швы, как правило, снимаются через 8-12 месяцев.
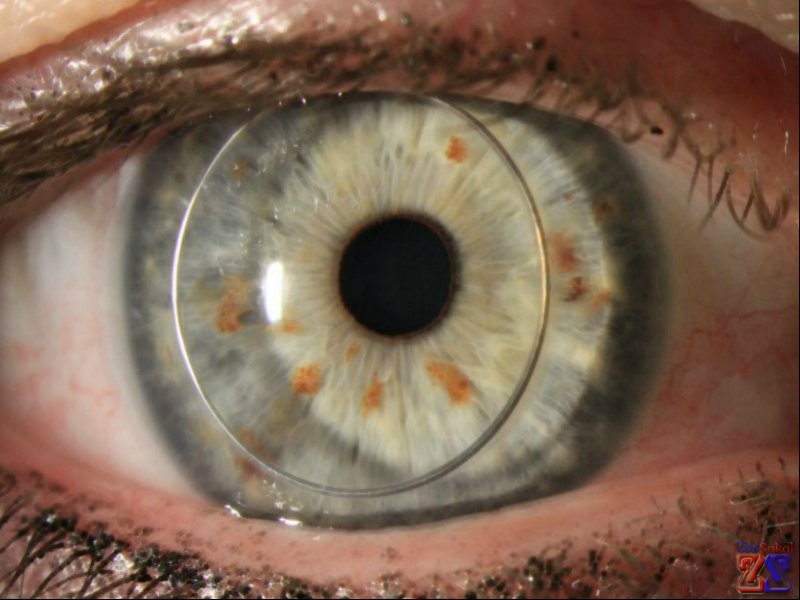
Хотя осложнения после имплантации роговицы встречаются довольно редко, они все же возможны. К ним могут относиться: кровотечения, разрывы или расхождения швов, инфицирование раны, а также последствия наркоза. Существует риск вытекания внутриглазной жидкости, изменения внутриглазного давления, развития катаракты или отслоения сетчатки. Наиболее распространенным осложнением является отторжение пересаженной роговицы, которое наблюдается в 20% случаев. Этот процесс сопровождается выраженным покраснением глаза и помутнением имплантата.
В целом, замена роговицы проходит успешно. У большинства пациентов наблюдается улучшение зрения и качества жизни, поэтому, если вам рекомендована имплантация, не стоит паниковать – ведь зрение является одним из самых ценных даров.
Видео не для слабонервных (может быть полезно студентам) — «Имплантация интрастромального роговичного кольца Миоринг при кератоконусе»:
Каково ваше мнение по этому вопросу? Поделитесь своими мыслями в комментариях – это будет интересно другим читателям!
https://youtube.com/watch?v=2k_dpFfRnus
Перспективы и инновации в области трансплантации роговой оболочки
Трансплантация роговой оболочки, или кератопластика, представляет собой одну из наиболее успешных и распространенных хирургических процедур в офтальмологии, направленных на восстановление прозрачности роговицы и улучшение зрения. В последние годы наблюдается значительный прогресс в этой области, что открывает новые горизонты для пациентов с различными заболеваниями роговицы.
Одной из ключевых перспектив является развитие технологий, связанных с использованием стволовых клеток. Исследования показывают, что стволовые клетки, полученные из различных источников, таких как конъюнктива или роговица, могут быть использованы для регенерации поврежденной роговицы. Это может значительно снизить необходимость в донорских тканях и улучшить результаты лечения, так как стволовые клетки способны восстанавливать не только структуру, но и функциональность роговицы.
Кроме того, внедрение биоматериалов и 3D-печати в офтальмологию открывает новые возможности для создания искусственных роговиц. Эти технологии позволяют создавать индивидуализированные имплантаты, которые могут быть адаптированы под конкретные анатомические особенности пациента. Это особенно важно для людей с уникальными формами или размерами глаз, где стандартные донорские ткани могут не подойти.
Также стоит отметить прогресс в области генетической терапии. Исследования показывают, что некоторые заболевания роговицы могут быть вызваны генетическими мутациями. Генетическая терапия, направленная на коррекцию этих мутаций, может стать революционным подходом к лечению заболеваний роговицы, что в свою очередь снизит потребность в трансплантации.
Важным аспектом является и развитие методов иммуносупрессии, которые помогают предотвратить отторжение трансплантата. Новые препараты и методы, такие как применение местных иммуносупрессоров, могут значительно повысить успех трансплантации, уменьшая риск осложнений и улучшая долгосрочные результаты.
Наконец, стоит упомянуть о важности телемедицины и цифровых технологий в области офтальмологии. С помощью мобильных приложений и онлайн-консультаций пациенты могут получать своевременную помощь и рекомендации, что способствует более раннему выявлению заболеваний роговицы и улучшению результатов лечения.
Таким образом, перспективы и инновации в области трансплантации роговой оболочки открывают новые возможности для лечения заболеваний роговицы, улучшая качество жизни пациентов и расширяя горизонты офтальмологической практики. С каждым годом мы становимся свидетелями значительных достижений, которые делают трансплантацию роговицы более доступной и эффективной.
Вопрос-ответ
Можно ли пересадить роговицу глаза?
Операции по пересадке роговицы выполняют как с помощью кератомов, так и на специальной установке, посредством фемтосекундного лазера (фемтолазерная кератопластика) — в зависимости от индивидуальной ситуации. Это помогает добиться максимального эффекта от хирургии и вернуть зрение пациенту.
Откуда берут роговицу для пересадки?
Для пересадки офтальмологи используют роговицу другого глаза, хрящ ушной раковины, донорскую и искусственную роговицы. Донорские роговицы берут у людей, умерших до 75 лет и при жизни согласившихся пожертвовать свои глаза для медицины и науки.
Возможно ли нарастить роговицу?
Что касается увеличения толщины со временем, в норме такое невозможно, только при ряде заболеваний роговицы, которые сопровождаются её отёком. Более расширенные комментарии по способам улучшения зрения возможны после комплексной диагностики на очном осмотре.
Советы
СОВЕТ №1
Перед проведением трансплантации роговой оболочки обязательно проконсультируйтесь с опытным офтальмологом. Он поможет вам понять, подходит ли данная процедура в вашем случае, и ответит на все ваши вопросы о рисках и преимуществах.
СОВЕТ №2
Обратите внимание на подготовку к операции. Следуйте всем рекомендациям врача, включая возможные ограничения в питании и приеме медикаментов, чтобы минимизировать риски во время и после процедуры.
СОВЕТ №3
После трансплантации роговой оболочки важно строго соблюдать режим восстановления. Регулярно посещайте врача для контроля за процессом заживления и не пренебрегайте назначенными каплями и другими лекарствами.
СОВЕТ №4
Поддерживайте здоровый образ жизни, включая сбалансированное питание и отказ от вредных привычек. Это поможет вашему организму быстрее восстановиться после операции и улучшит общую зрительную функцию.